感染症科人材がさらに減りそうな新専門医制度の連動研修問題
医学部定員に感染症科・救急科の優先枠を作るという報道
医学部定員を操作して、感染症科・救急科の優先枠を作ろうという案が新聞報道などで報じられました。今まで地域枠という卒後の勤務地を指定する代わりに特別の奨学金を貸与したり入試の難易度で勾配をつける仕組みはありましたが(それでも制度のゆがみがかなりあり色々な問題が出ているのは否めませんが)、診療科をした入学時点での優先枠という試みがこれほど公に議論されるのは日本では初めてのことのように思います。
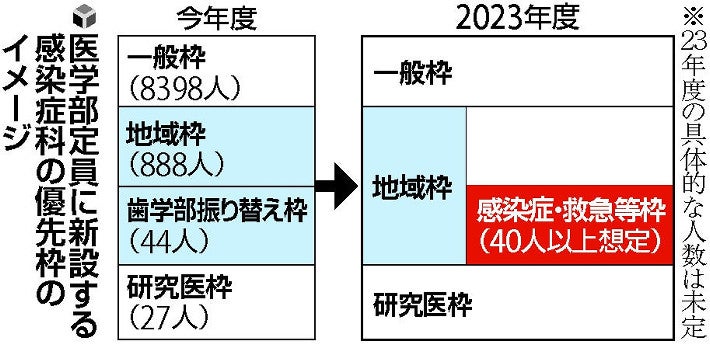
報道によると「新型コロナウイルスなど感染症流行に対応できる医師を増やすため(中略)、感染流行時に中心的な役割を担う人材を育成する」んだそうですが、2023年入学者から適用して最速で2029年卒業、2031年に初期研修が終わるので、その人材が感染症専門医になるのは2040年頃でしょうか。しかもその枠はたった年間40人程度のようです。新型コロナウイルス感染症が2040年頃まで続くのか、あるいは2040年頃にはまだ見ぬ新たな感染症が猛威を振るうのか、いずれにせよかなり気の長い話です。
初期研修前の時点ですら診療科を指定してしまうのは容易でないので、この感染症科・救急科の優先枠案は絶対にうまくいかないとぼくは思っていますが、果たして本気でこんな制度を動かすつもりでしょうか。
医学についてまだ何も習わぬ時点の高校生が持っている診療科に対するイメージなんて流行りの医療ドラマを見て格好いいと思ったかどうかくらいが関の山。救急はともかく、感染症専門医を中心に描いた医療ドラマや医療マンガなどは今のところあまり出てきていないように思うので、高校生たちが十分に(どころか漠然とでも)その仕事の内容を理解しているとはとても思えません。その高校生たちが将来を左右する決定について十分に理解した上での診療科縛りに合意して入学を決めているとは思えないので、インフォームドコンセント的な面でも時代に逆行している感が否めません。
日本の感染症専門医志願者が減りそうな新専門医制度の連動研修制限
ここで、2040年の感染症専門医の数を増やす話はいったん置いておきます。なぜかというと、それよりもっと近い時代である2025〜2030年くらいの感染症専門医の数を大きく減らしそうな制度が日本で実際に動き始めているからです。
日本の専門医の認定制度は今まで長らく、各学会が自発的に研修制度や認定基準を定めて専門医の資格を発行するという方式が続いていましたが、これを統一した基準で認定する団体を作ろうとして作られた新専門医制度というものがあります。
新専門医制度の問題は色々と議論されており、特に地域偏在の解消を専門医の認定制度に絡めようとしたために一部の診療科の不人気が加速するような問題点が早くも顕在化しつつあります。


市中病院にも大学病院にも、この数年で世の中から「若手内科医」がすごいスピードで減っていってる気がするんだけど、日本の医療大丈夫か??
— レ点.bot💉💊🧬 (@m0370) August 23, 2021
新専門医制度自体の是非や、新専門医制度によって内科志望の医学生・研修医が減っているという問題についてはすでに各所で専門の先生方が議論されているのでここでは詳しくは述べません。しかしその全体的に減りつつある若手内科医の中でも、さらにとりわけ「感染症を専門とする内科系を志願する研修医」は連動研修を認めないという点で冷遇されています。
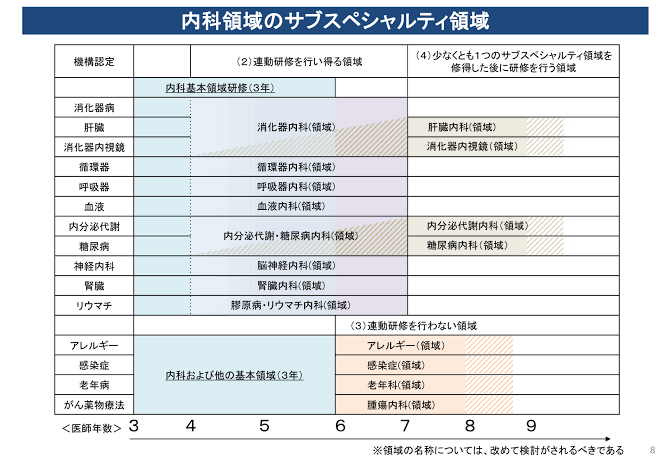
この画像は内科系の診療科を志願する若手研修医が医学部卒後3〜9年目にどのような領域の研修を行うかを示した図です。循環器内科や消化器内科などの内科系診療科を志願する研修医は、2年間の初期研修(内科だけでなく外科や麻酔科や精神科などを広く薄く学ぶ)を終えた後、3年目から循環器や消化器だけでなく内科全般の内科基本領域から研修を開始します。この内科全般の内科基本領域の研修と同時に、それと平行して卒後4年目から徐々に循環器内科や消化器内科や血液内科などそれぞれの専門に分化した研修(連動研修)をうけてゆくことになります。おおむね卒後7〜8年目頃にその領域の専門医としての認定を受けます。
問題は、「内科系のサブスペシャリティの中でも連動研修を認められていない領域がある」、そして「その中に感染症内科が含まれている」ということです。上記の表で言えば下の4つのサブスペシャリティ(アレルギー、老年病、がん薬物療法、そして今回のテーマである感染症)は内科全般の幅広い知識と経験を習得してから専門研修を受けるべきという考えによって、内科基本領域の研修を3年間終えるまでは専門領域の研修プログラムが開始できません。総合内科研修などを経て、卒後6年目にようやく専門研修プログラムが始まることになります。
卒後6年目まで研修が開始されない感染症専門研修プログラム
感染症や老年病という内科の中でも比較的「総合診療」的な広がりを持つ診療科では内科全般の基本領域の研修を終えてから専門研修を開始するという理念はわからなくもありません。しかし連動研修を認めない内科のサブスペ領域では、卒後3年目から専門医としてのトレーニングが始まる旧制度と比べるまでもなく、新専門医制度でも他の内科サブスペが4年目から専門研修に入っていくのと比べても見劣りする印象は否めず、やはり若者にアピールできません(つまり新人がリクルートできません)。
もちろん内科基本領域の中にも感染症診療はあるので卒後5年目までにも研修プログラムの枠外である程度の経験を積むことはできますが、この期間は専門研修プログラムを履修した期間にカウントできません。
この連動研修を認めない4領域は、ただでさえ志願者が減っている内科全般の中でもひときわ医学生や研修医のリクルートに苦労しています。なにしろ他の内科サブスペでは専門研修が終盤にさしかかる頃にやっと自分の専門研修プログラムが始まるのですから。
医学部の優先枠ではなく新専門医制度の見直しを
そこで、国が介入できる範囲で感染症科を志願する研修医や医学生を増やそうとするならば、まずすべきは医学部に感染症科や救急科の優先枠を作ることではなく、理念の崇高さばかりを協調するあまりに若手に敬遠されて不人気となっている新専門医制度の感染症研修プログラム、とくに「連動研修を認めない」という制約を見直すことですね。
感染症領域では連動研修を認めない現在の新専門医制度の構想をこのまま推し進めるのであれば、医学部定員で年間40人程度の感染症科・救急科の優先枠を作って2040年頃に感染症専門医が増えるより前に、早くも来年から内科系の中で感染症内科を専攻する人間が(おそらく)年間40人を上回るペースで減ってしまい、大変残念な結果になるでしょう。
この記事に対するコメント
このページには、まだコメントはありません。
更新日:2021-08-24 閲覧数:796 views.