がん化学療法に関わる人材育成の「万策尽きた」問題

いつも医療を取り巻く興味深い政治情勢を独自の視点で見せてくれるGemMedに、腫瘍内科医によるがん化学療法、がんゲノム医療の質向上、患者満足度向上などどう進めるかというがん対策推進協議会の議論の一角が紹介されました。
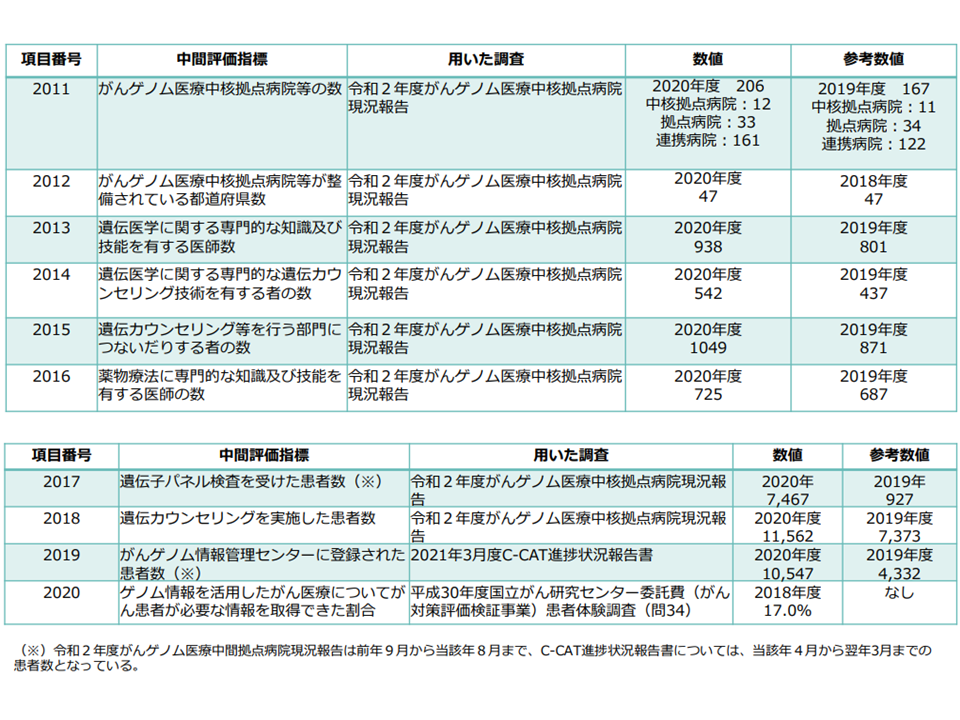
化学療法に携わる腫瘍内科医の不足
この中で、日本臨床腫瘍学会(JSMO)が認定する専門医「がん薬物療法専門医」などの腫瘍内科医が足りないということが、強く言及されています。
がん対策基本計画に則ってがん治療の現状が精査されている重要資料https://t.co/BqoZ8V7Zrq
— RUT@がん×デジタヘルス (@RUT_hhshark) October 13, 2021
最近の治療成績から、患者満足度、治療の提供状況、がんゲノム医療や希少がんなどの体制整備状況など
ケモを内科医が担当している拠点病院等の割合は28.9%と横ばい。。。
第76回がん対策推進協議会 pic.twitter.com/N40P2iIGsm
学会もさまざまな策を講じているが「万策尽きた」
この中で印象深かったのは記事の終盤に出てくる、JSMO理事長で東北大学腫瘍内科教授の石岡千加史先生が言われた「学会理事長がこんなことを言っては叱られるかもしれないが、化学療法に携わる内科医の育成・配置の推進に向けて、さまざまな取り組みを行っているが、『万策尽きた』状況とも言える」という言葉です。
ですよね。。。
— RUT@がん×デジタヘルス (@RUT_hhshark) October 14, 2021
このあたりの難しさが↓記事でもありましたhttps://t.co/tiKYuKrKtD
===
石岡委員は「学会理事長がこんなことを言っては叱られるかもしれないが、化学療法に携わる内科医の育成・配置の推進に向けて、さまざまな取り組みを行っているが、『万策尽きた』状況とも言える。
東北大学の腫瘍内科の若手人材リクルートの状況がどうなっているのかはぼくは知らないのですが、確かに当地から見える範囲でも腫瘍内科の若手求人状況は非常に不振で、昔に比べて伸び悩んでいるというレベルではなく、数年前と比べてもかなり減っている印象があります。大学病院を中心に関連病院のネットワークの「新3年目(つまり初期研修医期間を終えて各診療科に分かれていく段階)」の求人状況の話を聞きますが、本当に人がいない。
万策尽きてザワザワするTwitterの腫瘍内科クラスタ
石岡先生が「万策尽きた」はしんどいなぁ
— ちん(*‘ω‘ *) (@chin_kikyo) October 14, 2021
この石岡先生のコメントはTwitterでも各方面に衝撃を与えたようで、TLがザワザワしていました。
当院もがん薬物療法専門医は自分一人だが、もう一人いればと思うことはよくある。
— 西智弘@ワクチン相談会10/16、11/6、11/20 (@tonishi0610) October 14, 2021
しかし学会理事長が腫瘍内科医養成を「万策尽きた」と発言しているのは、それが事実とはいえショックが大きい。https://t.co/PcNYTpd5fI https://t.co/MERsrzyGpq
新専門医制度がトドメを刺した
そもそもJ-OSLERという制度が初期研修医や医学生の間で非常に不人気で全体的に内科離れが起こっている問題は以前から言われていました。都市部では内科などの診療科ではシーリングという募集人数上限が設定されたことで他の内科の採用人数が減らないと募集人数を増やせないという問題も加わっています。
さらには、内科の中でも腫瘍内科など「minor of major」の特有の問題として、腫瘍内科は新専門医制度の中でも特に連動研修を認めないサブスペシャリティに位置づけられてしまったという点があります。
これは循環器内科や消化器内科などの「major of major」の内科にはあまり知られていない問題だと主ますが、腫瘍内科のほかに感染症内科なども含めた臓器横断的な領域は、新専門医制度の内科のサブスペの中でも特に割を食っているなどの問題があります。
連動研修を認めないという枠に押し込められたのは、他の内科などに比べても不利な立場に立たされることになってしまい、内科の中でもかなり負け組になってしまっている印象は否めません。
要望書の提出ありがとうございます!!
— ねこまた見習い (@vc_neco) October 14, 2021
がんプロで育った腫瘍内科で乳腺をサブスペにしてくれる人がどのくらいの割合でいるんでしょうか…薬物療法としてはとても幅が広くて魅力的な領域だと思うんですけど周囲にあまりいなくて…
拠点病院の1施設あたりのがん薬物療法専門医数が1.9人。ちょっとコレでは体系的な仕事をするってのは難しいですよね。せめて中規模病院で1施設3人、基幹病院で10人くらいいてほしいと思ってしまいます。(じっと手を見る)。
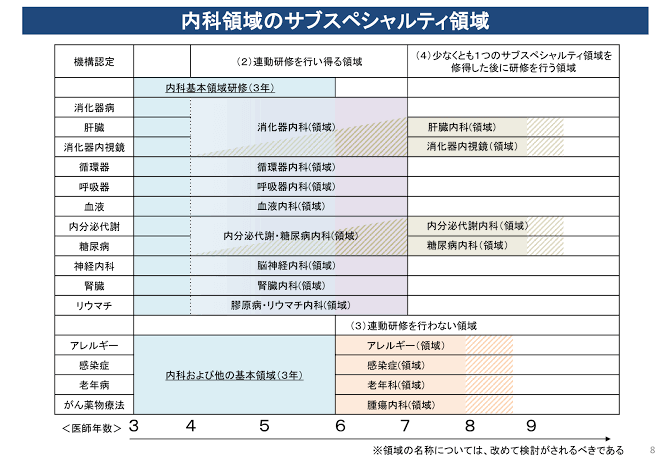
内科以外からがん薬物療法専門医へ進む従来のルートもほぼ閉ざされ
新専門医制度下では、内科以外からJSMOの専門医研修プログラムに進むと言うルートもほぼ閉ざされてしまいました。
しかし、これはJSMO側が門戸を閉ざしたというより、これも新専門医機構が課した要件が厳しすぎて内科学会以外の1階領域の協力を得られなかったと言う方が正しいかもしれません。JSMO側からは内科学会以外からのルートも確保するようある程度の努力はしていたようですが(それが十分だったのか少し足りなかったのかはわからない)。
1階領域に入ってもらうにはその学会から専門医制度委員にメンバーを送ってもらう必要があるそうですが、JSMO側が呼びかけても内科学会以外の学会はなかなか委員になってくれないという事情もあるようです
— レ点.bot💉💊🧬 (@m0370) April 26, 2021
問題は内科だけでなく
厚労省が現状追認だからしょうがない
— まる MD., PhD.(温泉博士) (@standardtherap) October 14, 2021
専門医が化学療法することに加算つけたり、外科が手術をがんがんにやって外来する暇がない状態にならないとこの状況なは変わらないと思う https://t.co/4zmp1HhFLE
ちなみにこの問題は内科だけでなく外科でも起こっているようです。外科でも若手のなり手が減っており、また専門医がいない小規模施設で実施でされる手術の深慮レベルが検証されていないという問題が指摘されているのもそっくりです。
「拠点病院でない小規模病院でがん手術が行われているケースの治療成績(術後死亡率など)もチェックしていく必要がある」って、日本のがん診療で長らく課題とされていた部分にかなり踏み込んだ発言だ。手術に限らないが。もっと集約すべきとは思うが実行するのは簡単でない。 https://t.co/HIcqvdaEKz
— レ点.bot💉💊🧬 (@m0370) October 14, 2021
社会の高齢化とともにがん患者数ば今後も増加を続けるでしょうし、一人ひとりの生存期間延長や治療薬の増加、がんゲノム医療など治療の高度化によって1人の治療にかかる人手も今後増加の一途を辿りそうですが、果たしてこの人材不足の行き着く先はどうなってしまうのでしょうか…。
この記事に対するコメント
このページには、まだコメントはありません。
更新日:2021-10-15 閲覧数:706 views.