二次的所見
がん遺伝子パネル検査で発見される二次的所見(secondary finding)について
がん遺伝子パネル検査は本来は腫瘍細胞に生じた体細胞変異(somatic mutation)を見つけるためのものですが、これらの検査では偶然に先天的に有する生殖細胞系列変異(germline mutation)を検出することがあります。
生殖細胞系列変異の中にはBRCA変異のように有効な治療薬候補が見つかる有用な所見もありますが、これらの予期せず検出される検査は患者本人だけでなく親子・兄弟など血縁者全体の遺伝性疾患の発見につながることもあり、それらの予期せぬ所見は二次的所見(secondary findings)と呼ばれて慎重な扱いを求められることが一般的です。
生殖細胞系列の遺伝子異常などの二次的所見が発見される頻度が急速に増えるにつれて、一般のがん診療の現場でも遺伝カウンセリングの重要性や一般臨床でこれらの変異をどのように扱うかという問題に関する議論が盛り上がりつつあります。
パネル検査で偶然に見つかる二次的所見の頻度はどの程度あるか
そもそも、偶然に見つかる遺伝性腫瘍に関連する二次的所見はどの程度あるのでしょうか。
乳癌に関しては、日本の乳癌患者の5.7%に生殖細胞系列に病的バリアントを認めたと報告があります。全年齢では5.7%(コントロール群の健康女性では0.60%)でしたが、40歳未満発症の乳癌患者では15%以上と非常に頻度が高く、また80歳以上でも3.2%の生殖細胞系列の病的バリアントを認めるとの報告があります。遺伝子の種類はBRCA1、BRCA2、PALB2、TP53などが多く見られました。/Nat Commun 2018
https://www.ncbi.nlm.nih.gov/pubmed/30287823
一方で癌腫を問わず横断的に実施されたデータでは、日本の国立がん研究センター中央病院などが中心になって実施したTOPGEAR-2計画中で判明した頻度に関する研究で559例のうち20例(3.6%)に生殖細胞系列に報告対象の病的変異を認めたと報告されています。
内訳は乳癌6例、卵巣癌4例、腹膜癌2例と女性に多く見られる腫瘍が多いが、ほかに肉腫なども挙げられています。発見された遺伝子はBRCA1、BRCA2、TP53、MSH2、RB1などが報告されました。一方、問診や既往歴・家族歴からこれらの存在が推定できた症例は半分に過ぎなかったという点が特筆すべきです。臨床背景のみでは確実な拾い上げができないことに注意が必要です。
/JSMO2019 学会抄録 O2-6-2 Tanabe et al.
本人や家族に開示すべき遺伝子のリスト
二次的変異のうち開示すべきものとして最も有名なのはACMGの遺伝子変異リストです。2019年12月現在で59遺伝子が掲載されています。最近になってNTRK1は除外された(2019年)。
https://www.ncbi.nlm.nih.gov/clinvar/docs/acmg/
本邦の2019年1月時点のミニマムリスト案

本邦では2019年1月に開示すべき遺伝子のミニマムリスト案として11の遺伝子のリストが公開されていました。これはACMG59遺伝子のうち遺伝性腫瘍の原因遺伝子に絞ったものとされており、最低限開示を検討すべきもののリストです。最低限ですから、このリストに含まれていないので開示すべきではないというものではなく、エキスパートパネルで十分検討されるべきとなっています。
本邦の2019年12月の開示推奨度別リスト
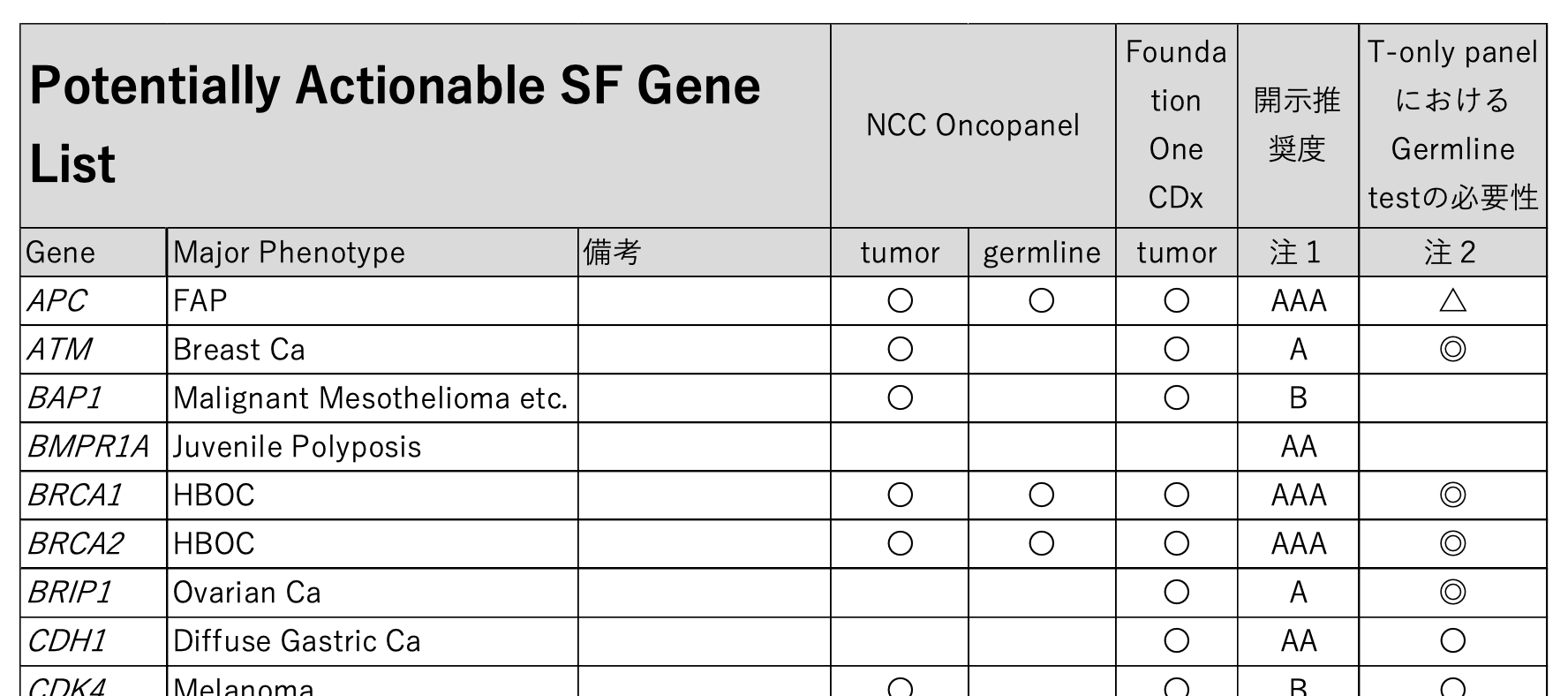
そして、「がん遺伝子パネル検査二次的所見 患者開示推奨度別リスト」は2019年12月10日にver2.0にアップデートされています。
https://www.amed.go.jp/content/000056448.pdf(ver2.0)
このリストでは対象となる遺伝子について以下の項目がリスト化されています。
- NCCオンコパネルおよびFoundationOne CDxに搭載の有無
- 開示推奨度(AAA〜B)
- T-only panelつまり腫瘍検体のみを用いて実施するパネルでこの遺伝子異常が検出された場合に生殖細胞系列での確定診断検査を推奨するかどうか
がん遺伝子パネル検査で二次的所見の可能性を考慮すべき遺伝子が検出された場合には、(FoundationOne CDxなどの腫瘍検体のみを用いた検査の場合は特に)まずは当該遺伝子がこのリストに含まれるか、開示推奨度がどのようになっているかを確認する必要があります。
NCCオンコパネルは解析対象のすべての遺伝子が生殖細胞系列で検証されているわけではないことに注意
NCCオンコパネルでは腫瘍検体のほかに血液検体を用いて生殖細胞系列変異を検出できるということになっていますが、NCCオンコパネルの対象遺伝子114種類全てに対して確認されているわけではないようです。血液検体での生殖細胞系列変異の確認は基本的にACMG59遺伝子のみを対象にしていることから、これ以外の遺伝子についてはT-only panelと同等に考える必要がありそうです。(今後、パネルの仕様変更によって改善される可能性があります)
遺伝子によって生殖細胞系列変異かどうかが判別できるか
理屈上はどのような腫瘍関連遺伝子であっても生殖細胞系列変異の二次的所見である可能性はありえるのですが、個々の遺伝子がどの程度の強さで形質を表現するか(つまりその遺伝子に異常があるときに遺伝性腫瘍を発症する確実さがどの程度か)によっても、その遺伝子変異が生殖細胞系列由来かどうかを疑う度合いに違いが出てきます。
生殖細胞系列由来を積極的に疑わない遺伝子の例
これまでの検討から、TP53、APC、PTENなどについてはT-only panelで腫瘍検体に遺伝子異常を認めても生殖細胞系列には異常を認めないことが多いことがわかってきているようです。この3つの遺伝子をさきほどのリストで「T-only panelで検出されたときの生殖細胞系列での確認の必要性」がどのように書かれているかを確認すると、いずれも△(臨床的に強く疑われ特別な場合だけ検査する。むしろ積極的に検査しない方向)と記載されています。リフラウメニ症候群などの臨床的な家族歴が濃厚でない限りは考えなくて良いとして良さそうです。
生殖細胞系列由来を積極的に疑う遺伝子の例
逆に、BRCA1/2は「T-only panelで検出されたときの生殖細胞系列での確認の必要性」が◎(必ず疑って検査する)となっています。腫瘍部組織のみを用いた検査で検出された場合にも生殖細胞系列由来の可能性が高いことから、NCCNガイドラインでもアリル頻度等に関係なく生殖細胞系列検査を実施すべきとなっています。BRCAのほかには、VHLやミスマッチ修復関連遺伝子(MLH1やMSH2など)などがここに該当します。
アレル頻度からgermline変異を見つけられるか。あるいは遺伝子の種類からgermlineと判定できるか。
アレル頻度が13%でもgermlineのこともありアレル頻度だけでgermlineかどうかを判断するのは難しいという報告があります。TP53やAPCはほとんどがsomaticなのに対してBRCAは8割がgermline mutationであるなど、遺伝子の種類によってある程度の推測ができるという報告もあります。BRCAについてはNCCNもこの理由から遺伝学的検査を推奨するとしています。/Ann oncol 2016
https://www.ncbi.nlm.nih.gov/pubmed/26787237
/JCO 2018 Identification of Incidental Germline Mutations in Patients With Advanced Solid Tumors Who Underwent Cell-Free Circulating Tumor DNA Sequencing. - PubMed - NCBI
https://www.ncbi.nlm.nih.gov/pubmed/30339520
従来の「単遺伝子検査」で発見される遺伝性腫瘍性疾患と「多遺伝子パネル検査」で発見される遺伝性腫瘍性疾患の表現型に差はあるか
多遺伝子パネル検査で発見されるリ・フラウメニ症候群は従来のような単遺伝子検査で発見されるものに比べて発がん頻度も低く、その発症年齢も遅いとの報告があります。
この報告ではTP53変異は単遺伝子検査では0.2%しか検出されないのに対して多遺伝子パネル検査では4%に生殖細胞系列TP53異常を認め、その検出頻度には大きな乖離があります。しかし、発癌年齢は多遺伝子パネル検査で発見されたリフラウメニ症候群は発癌が女性で約10歳、男性はそれ以上に遅いとの傾向が見られ、表現系は単遺伝子検査で検出されたもので強く現れるということも示されました。
パネル検査で発見された遺伝性腫瘍は単遺伝子検査で明らかになったものよりも表現型が緩やかに現れることを示唆する結果ということになります。単遺伝子検査のほうが検出感度が低い一方で検出された場合は強い表現型を示すのに対し、パネル検査はVUSに近い遺伝子変異まで拾い上げていると言い換えることもできそうです。
この知見がリ・フラウメニ症候群以外でも成り立つのかどうか、また多遺伝子パネル検査で発見された遺伝性腫瘍はこれまでとサーベイランス・サバイバーフォローアップの方法を変えるべきなのかについては、まだデータが非常に少ないために判断困難です。/JNCI
https://academic.oup.com/jnci/article/110/8/863/4911462
さいごに
言うまでもありませんが、これらの参考情報はあくまでエキスパートパネルで検討するにあたって事前の情報を提供するものに過ぎず、最終的にはエキスパートパネルで十分なディスカッションを行う必要があります。
しかし、エキスパートパネルには臨床遺伝専門医など遺伝学の専門家が臨席していることが多く、その意見が重視されることが多いですが、エキスパートパネルで議論がなくただ1人の臨床遺伝専門医の意見のみで全体の議論の方向が左右されてしまうのも健全なエキスパートの姿とも思えません。臨床遺伝専門医以外の参加者も事前に二次的所見を検討すべきかどうかについての情報収集に努め、議論を盛り上げるように協力したいものです。
またその議論の結果を受けて、患者を遺伝カウンセリングなどしかるべき専門家に橋渡しするところまで含めて、丁寧な対応を心がけてゆく必要もあります。
関連記事

この記事に対するコメント
このページには、まだコメントはありません。
更新日:2020-04-15 閲覧数:4650 views.